Doenças de PelePsoríase
Psoríase
O que é?
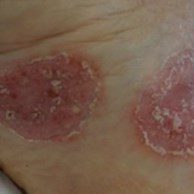
Psoríase e uma doença da pele relativamente comum, crônica e não contagiosa. É cíclica, ou seja, apresenta sintomas que desaparecem e reaparecem periodicamente. É uma doença autoinflamatória da pele, na qual por predisposição genética, junto com fatores ambientais ou de comportamento, causam o aparecimento de lesões avermelhadas e que descamam na pele. Acredita-se que ela se desenvolve quando os linfócitos T (células responsáveis pela defesa do organismo) liberam substâncias inflamatórias que promovem dilatação dos vasos sanguíneos e dirigem outras células do sistema de defesa para pele, como neutrófilos. Este processo de ataque inflamatório à pele faz com que esta responda acelerando sua proliferação, o que resulta na descamação observada nas lesões. Normalmente, essa cadeia só é quebrada com tratamento. É importante ressaltar: a doença não é contagiosa e o contato com pacientes não precisa ser evitado. Em até 30% dos pacientes, inflamação similar pode acontecer nas articulações, levando à artrite psoriásica, outra manifestação da doença. Também existe associação de psoríase com doenças cardiometabólicas, doenças gastrointestinais, diversos tipos de cânceres e distúrbios do humor, o que diminui a qualidade de vida do paciente e pode também, dependendo da gravidade, diminuir a expectativa de vida, se não tratada. O mesmo processo de autoinflamação que causa lesões na pele e articulações parece ser o responsável pelo aparecimento destas comorbidades.
Sintomas
Variam de paciente para paciente, conforme a apresentação e gravidade da doença, mas podem incluir:
• Manchas vermelhas com escamas secas esbranquiçadas ou prateadas;
• Pequenas manchas brancas ou escuras residuais após melhora das lesões avermelhadas.
• Pele ressecada e rachada; às vezes, com sangramento;
• Coceira, queimação e dor;
• Unhas grossas, descoladas, amareladas e com alterações da sua forma (sulcos e depressões);
• Inchaço e rigidez nas articulações; em casos mais graves, destruição das articulações e deformidades.
Em casos de psoríase leve pode haver apenas um desconforto por causa dos sintomas, mas nos casos mais graves, pode ser dolorosa e provocar alterações que impactam significativamente na qualidade de vida e na autoestima do paciente. Assim, o ideal é procurar tratamento o quanto antes.
Além disso, alguns fatores podem aumentar as chances de uma pessoa desenvolver a doença ou piorar o quadro clínico já existente, dentre eles:
• Histórico familiar – entre 30% e 40% dos pacientes de psoríase sabem ter familiar de primeiro grau com psoríase.
• Estresse – Um número expressivo de pacientes refere-se ao aparecimento ou agravamento das lesões após estresse agudo ou crônico, como perda de um familiar, por exemplo.
• Obesidade – excesso de peso pode aumentar o risco de desenvolver psoríase e pacientes com psoríase tendem a apresentar peso acima do ideal.
• Tempo frio – como a pele fica mais ressecada, a psoríase tende a melhorar com a exposição solar.
• Infecções diversas.
• Medicamentos, sendo os mais comuns os antimaláricos (ex. cloroquina), medicamentos para tratar hipertensão (ex. propranolol e outros betabloqueadores) e lítio (para tratamento do transtorno bipolar).
• Consumo de bebidas alcoólicas e tabagismo – tendem a piorar as lesões existentes.
Há vários tipos de psoríase, sendo necessário procurar um dermatologista especializado no tratamento da doença para poder identificar, classificar e indicar a melhor opção terapêutica caso a caso.
Tipos de psoríase
Psoríase em placas ou vulgar: apresentação mais comum da doença. Forma placas secas, avermelhadas com escamas prateadas ou esbranquiçadas. Essas placas podem coçar e, algumas vezes, doer. São mais comuns nos joelhos, cotovelos, couro cabeludo, região lombar e cicatriz umbilical, mas podem atingir qualquer parte do corpo, inclusive genitais. Em casos graves, a pele pode rachar e sangrar.
Psoríase ungueal: pode afetar tanto as unhas das mãos quanto dos pés. Faz com que a unha cresça de forma anormal, engrosse, escame, mude de cor e até se deforme. Em alguns casos, a unha chega a descolar do leito.
Psoríase do couro cabeludo: surgem áreas avermelhadas com escamas espessas branco-prateadas, principalmente após coçar, o que é característico nesta localização. O paciente pode perceber os flocos de pele morta em seus cabelos ou em seus ombros, especialmente depois de coçar o couro cabeludo. Assemelha-se à caspa.
Psoríase gutata: geralmente é desencadeada por infecções bacterianas, como as de garganta. É caracterizada por pequenas feridas, em forma de gota no tronco, nos braços, nas pernas e no couro cabeludo. As feridas são cobertas por uma fina escama, diferente das placas típicas da psoríase que são grossas. Este tipo acomete mais crianças e jovens antes dos 30 anos e pode melhorar espontaneamente.
Psoríase invertida: atinge principalmente dobras e áreas úmidas, como axilas, virilhas e embaixo dos seios. São manchas inflamadas e vermelhas, sem a descamação grosseira que existe nas lesões no resto do corpo. O quadro pode agravar em pessoas obesas ou quando há sudorese excessiva e atrito na região.
Psoríase pustulosa: nesta forma de psoríase, podem ocorrer pústulas (pequena bolha que parece conter pus) sobre a pele que fica intensamente avermelhada. Pode ocorrer em todas as partes do corpo ou em áreas específicas, como mãos, pés ou dedos (chamada de psoríase palmoplantar). Geralmente, se desenvolve rápido, com bolhas de pus que aparecem poucas horas depois de a pele tornar-se vermelha. As bolhas secam dentro de um dia ou dois, mas podem reaparecer durante dias ou semanas. A psoríase pustulosa generalizada pode causar febre, calafrios, coceira intensa e fadiga. É uma apresentação grave da doença que pode trazer risco de morte se não for tratada de forma adequada.
Psoríase eritrodérmica: é o tipo menos comum. Acomete todo o corpo com manchas vermelhas que podem coçar ou arder intensamente, levando a manifestações como febre e calafrios. Ela pode ser desencadeada por queimaduras graves, tratamentos intempestivos (como uso ou retirada abrupta de corticosteroides), infecções ou por outro tipo de psoríase mal-controlada. Também é uma forma grave da psoríase e muitas vezes é preciso internação hospitalar para seu controle.
Psoríase artropática: Manifestação da psoríase nas articulações. Causa fortes dores nas articulações, mais comumente ao iniciar o movimento da articulação e tende a melhorar com o movimento contínuo. Pode causar rigidez progressiva e até deformidades permanentes. Afeta qualquer articulação do corpo, inclusive a coluna vertebral.
Tratamento
Cada tipo e gravidade de psoríase podem responder melhor a um tipo diferente de tratamento (ou a uma combinação de terapias). O que funciona bem para uma pessoa não necessariamente funcionará para outra. Dessa forma, o tratamento da psoríase é individualizado.
Hoje, com as diversas opções terapêuticas disponíveis, já é possível viver com uma pele sem ou quase sem lesões, independentemente da gravidade da psoríase.
O tratamento é essencial para manter uma boa qualidade de vida. Nos casos leves, hidratar a pele, aplicar medicamentos tópicos apenas na região das lesões e exposição solar orientada por dermatologista podem ser suficientes para melhorar o quadro clínico e promover o desaparecimento dos sintomas.
Nos casos moderados, quando apenas as medidas acima não melhorarem os sintomas, o tratamento com exposição à luz ultravioleta A (PUVA) ou ultravioleta B de banda estreita (NB-UVB) em cabines faz-se necessário. O PUVA é uma modalidade terapêutica que utiliza combinação de medicamentos que aumentam a sensibilidade da pele à luz, os psoralenos (P), com a luz ultravioleta A (UVA), em uma câmara emissora da luz. A sessão da Puvaterapia demora poucos minutos e a dose de UVA é aumentada gradualmente, dependendo do tipo de pele e da resposta individual de cada paciente à terapia. O tratamento também pode ser feito com UVB de banda estreita sem uso de medicações, com menores efeitos adversos, podendo, inclusive, ser indicado para gestantes. Importante lembrar: cabines de bronzeamento artificial não são a mesma coisa do que fototerapia e podem trazer mais riscos do que benefícios!
Tipos de tratamento mais comuns:
• Tratamento tópico: medicamentos em cremes e pomadas, aplicados diretamente na pele. Podem ser usados em conjunto com outras terapias ou isoladamente, em casos de psoríase leve.
• Tratamentos sistêmicos: medicamentos em comprimidos ou injeções, geralmente indicados para pacientes com psoríase grave e/ou com artrite psoriásica ou nos pacientes que possuem psoríase leve resistente ao tratamento tópico ou fototerapia.
• Tratamentos biológicos: medicamentos injetáveis, indicados para o tratamento de pacientes com psoríase grave. Existem diversas classes de tratamentos biológicos para psoríase já aprovadas no Brasil: os chamados anti-TNFs (como adalimumabe, certolizumabe-pegol, etanercepte e infliximabe), anti-interleucina 12 e 23 (ustequinumabe), os anti-interleucina 17 (secuquinumabe e ixequizumabe) e os anti-interleuciina 23 (guselcumabe e risanquizumabe).
• Fototerapia: consiste na exposição da pele à luz ultravioleta de forma consistente e com supervisão médica. O tratamento precisa ser feito por profissionais especializados.
A psoríase pode ter um impacto significativo na qualidade de vida e na autoestima do paciente, o que pode piorar o quadro. Assim, o acompanhamento psicológico é indicado em alguns casos. Outros fatores que impulsionam a melhora e até o desaparecimento dos sintomas são uma alimentação balanceada, o controle do peso e a prática de atividade física. O paciente nunca deve interromper o tratamento prescrito sem autorização do médico. Esta atitude pode piorar a psoríase e agravar a situação.
É importante estar atento ao aparecimento da doença. Caso perceba qualquer um dos sintomas, procure o dermatologista imediatamente. Quanto mais precoce for o diagnóstico, mais precoce será o tratamento e menores os riscos de impacto da doença sobre a qualidade e quantidade de vida.
Prevenção
Um estilo de vida saudável pode ajudar na diminuição da progressão ou melhora da psoríase, mas pessoas que possuem histórico familiar da doença devem ter atenção redobrada a possíveis sintomas. É importante estar atento aos sinais. Caso perceber qualquer um dos sintomas, procurar o dermatologista imediatamente. Quanto mais precoce for o diagnóstico, mais fácil será o tratamento.
Fonte: SBD – www.sbd.org.br
Confira outras doenças:
-
Acrocórdon
-
Acne
-
Acantose
-
Abscesso
-
Albinismo
-
Bromidrose
-
Brotoeja
-
Catapora
-
Câncer de pele
-
Ceratose
-
Celulite
-
Cisto
-
Condiloma
-
Dermatite Atópica
-
Disidrose
-
Dermatofitose
-
Dermatofibrona
-
Dermatite Seborreica
-
Dermatite Perioral
-
Dermatite de Contato
-
Dermatite Herpetiforme
-
Ectima
-
Estrias
-
Escabiose (ou Sarna)
-
Esclerodermia
-
Erisipela
-
Envelhecimento
-
Eczema
-
Esporotricose
-
Furúnculo
-
Foliculite
-
Fibroqueratoma Digital adquirido
-
Fitofotodermatite
-
Farmacodermia
-
Fotossensibilidade
-
Granuloma Anular
-
Grânuloma Piogêncio
-
Hanseníase
-
Hirutismo
-
Hipomelanose
-
Hiperidrose
-
Hidrocistoma
-
Hidradenite Supurativa
-
Herpes Zóster
-
Herpes
-
Hemangioma
-
Impetigo
-
Ictiose
-
Lipoma
-
Larva Migrans
-
Leucodermia Gutata – (sarda branca)
-
Linfoma Cutâneo
-
Lupús
-
Micose
-
Melasma
-
Miíase
-
Molusco
-
Nevos Displásicos
-
Neurofibromatose
-
Paroníquia
-
Pitiríase Versicolor – (Pano Branco)
-
Pênfigo
-
Pitiríase Rósea
-
Queloide
-
Queratose Actínica
-
Rosácea
-
Tungíase
-
Tinea (Impinge)
-
Urticária
-
Verrugas
-
Vitiligo
-
Xeroderma Pigmentos
-
Xantelasma
